Med denne sykdommen, immunforsvaret, som normalt sliter med utenlandske mikroorganismer og stoffer, som om «bryter ned» og begynner å ødelegge sine egne celler. Så oppstår autoimmune sykdommer som rød lupus tilhører.
Innhold
Skinnet, hjertet, lungene, nyrene, leddene og nervesystemet påvirker den røde lupus. Hvis bare huden er påvirket, kalles en slik sykdom Discoidal Red Volcanka. Hvis prosessen innebærer indre organer, kalles sykdommen systemisk rød lupus, eller SC.
Begge typer lupols er 8 ganger mer vanlige hos kvinner enn menn. Sykdommen kan begynne i alle aldre, men oftest finner det mellom 20 og 45 år.
Årsaken som forårsaker lupus er ukjent. Åpenbart spiller arvelighet, virus, ultrafiolett stråling og noen stoffer en viss rolle. Det antas at immunsystemet hos pasienter med en rød lupus genetisk mer utsatt for effekten av eksterne faktorer, for eksempel virus og ultrafiolett stråling.
Volchanka kan forårsake flere dusin stoffer, men i mer enn 90% av tilfellene utvikler medisinske lupus etter å ha tatt seks medisiner: hydralazin (forberedelse til hypertensjon), kinin og prokainamid (brukt til behandling av arytmier), fenyotin (epilepsi-behandling), isoniazid ( Tuberkulosebehandling), Dr. Penicilline (behandling av revmatoid artritt). Medisinsk lupus, heldigvis oppstår ganske sjelden og passerer uavhengig etter å ha stoppet mottaket av stoffet.
Det er kjent at noen kvinner har strømmen av lupus forverres under menstruasjon. Dette fenomenet, samt dominans av kvinner blant sykdommene, viser at kvinners kjønnshormoner spiller en viss rolle i utviklingen av lupus.
Hvordan manifesterer Red Lupus?
Discoidal Lupus: Utslett med en Discoid Lupus har en rød farge, forårsaker ikke smerte og kløe. I 5-10% av tilfellene går nedlastede lupus (isolert lesjon av huden) inn i en systemisk (skade indre organer).
Når SLE møter ulike kombinasjoner av symptomer. De hyppigste klagerne: Svakhet, lav temperatur, tap av appetitt, smerte i musklene og leddene, sår i munnen, utslett på ansiktet (i form «Sommerfugl»), økt hudfølsomhet for lys, betennelse i lungeskallet (pleurisy) og hjerter (perikarditt), brudd på blodtilførselen av fingre og ben under påvirkning av kulde (det såkalte Riino-fenomenet).
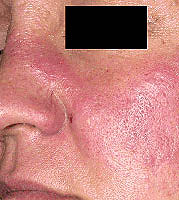
Utslett på ansiktet hennes. Utvikler omtrent halvparten av halvdelene av rød lupus. Det oppstår på nesen og under øynene - den såkalte «sommerfugl». Dette utslettet er smertefritt, forårsaker ikke kløe, kan øke under påvirkning av sollys.
Leddgikt. Utvikler seg før eller senere hos de fleste pasienter. Leddgikt på Volchanka er preget av hevelse, smerte, stivhet og deformasjon av leddene i børstene og stoppet. I noen tilfeller, minderes nederlaget på leddene på SLE, minner nederlaget i leddene i revmatoid artritt. Noen ganger er det betennelse og smerte i musklene (myositt).
Vasculit, eller betennelse i blodårene. Fører til et brudd på blodtilførselen til forskjellige organer og vev.
Rensing og perikarditt. Betennelse i skallet av lungene og hjerter, henholdsvis. Forårsaker akutt brystsmerter, som intensiveres med dypt pust, hoste og skiftende kroppsstilling. Nederlaget i hjertets muskler (karditan) og hjerteventiler (endokarditt).
Nephritis. Når SK ofte påvirkes av nyrene, kalles denne komplikasjonen en lupus jade. I nephrite vises protein i urinen, blodtrykket øker. Melk Nephritis kan føre til nyresvikt, når en nyreendring er nødvendig for å opprettholde pasientens liv, eller gjennomføre dialyse (tilkobling til maskinen «Kunstig nyre»).
Endringer i psyken. På grunn av involvering i hjernens patologiske prosess hos pasienter med SLE, kan det være en endring i personlighet, utvikling av psykose, kramper og til og med koma. Brain-nederlag kalles cerebrit. Den patologiske prosessen i det perifere nervesystemet kan føre til tap av funksjoner av individuelle nerver - det forårsaker svakhet i visse muskelgrupper, nummenhet og tap av følsomhet på de stedene som «tjene» berørte nerver.
Alopecia. Mange pasienter med lupus faller ut hår, denne prosessen kalles Alopecia, dens aktivitet faller ofte sammen med den generelle aktiviteten til sykdommen.
Hos pasienter med lupus kan et bredt utvalg av symptomer observeres, slik at elleve diagnostiske kriterier ble utviklet for å lette de diagnostiske kriteriene - de karakteristiske symptomene på lupus. Hvis det er fire eller flere kriterier, vurderes diagnosen Lupus «Svært sannsynlig». I noen pasienter er ikke alle kriterier manifestert umiddelbart, andre - for hele tiden er det bare 2-3 kriterier.
 Kriterier for den amerikanske reumatiske foreningen:
Kriterier for den amerikanske reumatiske foreningen:
I tillegg til disse elleve kriteriene for diagnose, brukes noen andre tester, for eksempel E / E, biokjemiske analyser, vevbiopsi og t.D.
Hvordan Volchanka blir behandlet?
Cure Sle helt umulig. Formålet med behandlingen er å legge til rette for symptomene, beskytte organer og vev fra vårt eget immunsystem, redusere betennelse og autoimmun prosessen.
Nonteroidal antiber-stoffer (NSAIDs) reduserer betennelse og smerte i muskler, ledd og andre vev. NSAID-konsernet inkluderer Aspirin, Ibuprofen, Naproxen, Voltaren, Sulindak og Dr. Kildeeffekter av NSAID: Irritasjon av mage mucosa, utvikling av gastritt og sår (Derfor må disse legemidlene tas etter måltider), redusert blodkoagulasjon.
Kortikosteroider har en sterkere antiinflammatorisk virkning enn NSAIDs. Kortikosteroider kan tas i tabletter, introdusere i injeksjoner til ledd eller intravenøst. Dessverre har kortikosteroider mange alvorlige bivirkninger, spesielt når de brukes i lang tid i store doser.
De vanligste bivirkningene: fedme, osteoporose, infeksjon, diabetes, katarakt, nekrose av store ledd, forbedrende arterielt trykk. For å redusere alvorlighetsgraden og frekvensen av bivirkninger av steroider, prøv å foreskrive i minimal doser.
HydroksychloroCavin (Plakvenil) - Antimmaskiner, som er spesielt effektiv hos pasienter med SLE med svakhet, lesjon av huden og leddene. HydroksychloroCavin reduserer hyppigheten av trombose, spesielt mot bakgrunnen til nærværet av det såkalte antiphosfolipidsyndromet. Bivirkninger: Diarreya, mageforstyrrelse, pigment øyeendringer (derfor bør behandlingen utføres under kontroll av oftalmolog).
Immunosuppressorer - Drugs som overveldende immunforsvaret. Disse stoffene brukes i den alvorlige klokken av lupus, når sykdommen forbløffer innvendige organer. Immunosuppressørene inkluderer metotrexat, azathioprin, cyklofosfamid, klorambucil og cyklosporin.
Alle disse legemidlene kan forårsake dråpen i antall erytrocytter, leukocytter og blodplater, som fører til anemi, hyppige infeksjoner og blødninger. Det er andre bivirkninger, for eksempel metotreksat giftig for leveren, og cyklosporin - for nyrer. Immunosuppressorer kan kun brukes under den strenge kontrollen av revmatologen, med regelmessige overtaker.
Hvordan unngå forverringer av lupus?
Sle - Alvorlig sykdom som påvirker mange organer som kan føre til invaders og til og med døden. Likevel er det viktig å forstå at pasienter med SLE kan leve et normalt aktivt liv, spesielt under remisjon. Og forverring av sykdommen bør gjøres medisin.
Ultrafiolet bestråling kan forårsake en forverring eller forverret sin sykdomsur, så pasienter med lupus bør unngå å bo i solen, om nødvendig - bruk lange ermer og solkremsklær.
Pasienter bør tas nøyaktig for å ta foreskrevne legemidler og på ingen måte avbryter kortikosteroider kraftig - det kan provosere forverring.
Pasienter med SLE, spesielt hvis de tar kortikosteroider eller immunosuppressorer, blir utsatt for økt risiko for infeksjoner, slik at pasientene umiddelbart må informere legen om enhver temperaturøkning.
En av betingelsene for vellykket behandling av SLE-konstant kontakt mellom pasienten og legen. Legen bør være oppmerksom på endringene i helsetilstanden til pasienten, utseendet på nye symptomer, bivirkningene av narkotika og t.D.
Graviditet i en pasient med SLE refererer til kategori «Høy risiko». Pasientens hele graviditet bør observeres med en revmatolog og en obstetrikere, siden risikoen for abort i slike pasienter er svært høyt, spesielt i nærvær av såkalte fosfolipidantistoffer (kardiolipinantistoffer, en solid antikoagulant).
Fosfolipidantistoffer forårsaker en tendens til trombose, så aspirin er ofte foreskrevet (noen ganger sammen med heparin) for å «Lys» blod. Noen spesialister spesielt vitnesbyrd er også foreskrevet immunoglobulin
Wolves antistoffer kan overføres fra mor til barn, som et resultat utvikler seg «Magikeren nyfødte», preget av reduksjon av erytrocytter, blodplater og leukocytter i blodet av en baby, utseendet på hudutslett. I noen nyfødte, er blokkaden i hjertet (brudd på elektriske impulser i hjertet) - i slike tilfeller er konsultasjon av kardiologen nødvendig.
Lupiler av nyfødte oppstår oftere hvis mødrene oppdages av anti-ro (SS - A) og Anti-LA (SS - B) av antistoffer - risikoen for utviklingen av lupus i spedbarnet i dette tilfellet er 5%, og risikoen for å utvikle hjertets blokkering - 2%. Vanligvis går lupus nyfødte i ca 6 måneder, da mors antistoffer i barnets kropp blir ødelagt.